聖路加国際病院 乳腺外科部長 中村清吾
NCCNとガイドライン
われわれ臨床医は、常になんらかの根拠に基づいて医療を実践している。すなわち、まず学生時代に教科書や教授を始めとする指導者から学んだ知識を想起し、該当するものが無ければ、再び教科書や文献を検索したり、直属の上司の指示を仰ぐことで臨床のイロハを覚えていく。そして、個々の患者を通しての経験が臨床医としての技量をみがいていくのである。しかし、この修練の過程が時として、お茶や生け花の家元的な治療の多様性を生じ、時として上司の意見や自らのごく少数の経験が金科玉条のようになり、もっとも効果のある、あるいは標準的な治療法を見失うこととなる。そこで、欧米では、個々のあやふやな経験論を排除し、なるべく科学的根拠(evidence)に基づく診療を行うためのプロセスが研究されてきた。また、臨床研究の手法としては、 RCT(randomized clinical trial、無作為化比較試験)の重要性が叫ばれ、新しい治療法が次々と産みだされた。すなわち、新しい薬が従来の薬に比べて効果があるのか否か、従来の手術法に比べて新たな方法は生存率を改善しているのか否かといった問題は、大規模RCTや、複数のRCTを総合的に評価するメタアナリシスでなければ証明することは困難である。早期乳がんに対する乳房温存療法は、欧米におけるすぐれたRCTの成果として、20世紀の終わり近くなってから、約80年に及んだ乳房切除術に取って代わり市民権を得た。このように、世の中の標準といわれる医療行為の背景にはなんらかのエビデンスがあり、表1のようにレベルが存在する。1)〜3) そして、一般の臨床家にエビデンスに基づく標準治療を浸透させるという目的で、ガイドラインの策定が開始された。4)
表1:エビデンスレベル(ASCO Grading)
- Evidencce obtained from meta-analysis of multiple well-designed studies: radomized trials with low false-positive and low false-negative errors (high power).
- Evidencce obtained from at- least one well-designed experimental study: randomized trials with high false-positive
- Evidencce obtained from well-designed quasi-experimental studies, such as nonrandomized, controlled single-group pre-post, cohort, time, or matched case-control series.
- Evidencce from well-designed, nonexperimental studies, such as comparative and correlational descriptive and case studies.
- Evidencce from case reports and clinical examples
図1:ガイドライン策定のための拠点
- The NCCN member institutions are:
- City of Hope Comprehensive Cancer Center
Dana-Farber/Brigham and Women’s Cancer Center│Massachusetts General Hospital Cancer Center
Duke Cancer Institute
Fox Chase Cancer Center
Fred Hutchinson Cancer Research Center/Seattle Cancer Care Alliance
Huntsman Cancer Institute at the University of Utah
Memorial Sloan-Kettering Cancer Center
Moffitt Cancer Center
The Ohio State University Comprehensive Cancer Center – James Cancer Hospital and Solove Research Institute
Robert H. Lurie Comprehensive Cancer Center of Northwestern University
Roswell Park Cancer Institute
The Sidney Kimmel Comprehensive Cancer Center at Johns Hopkins
Siteman Cancer Center at Barnes-Jewish Hospital and Washington University School of Medicine
St. Jude Children’s Research Hospital/University of Tennessee Health Science Center
Stanford Cancer Institute
UCSF Helen Diller Family Comprehensive Cancer Center
University of Alabama at Birmingham Comprehensive Cancer Center
The University of Colorado Cancer Center
University of Michigan Comprehensive Cancer Center
The University of Texas MD Anderson Cancer Center
UC San Diego Moores Cancer Center
UNMC Eppley Cancer Center at The Nebraska Medical Center
Vanderbilt-Ingram Cancer Center
NCCNガイドラインとは?
米国では、1995年より、全米で代表的な23の癌センターによって結成されたNCCN(National Comprehensive Cancer Network)というガイドライン策定のための組織がある。(図1) ASCOのガイドラインが、診断治療の精度のほかに、医療経済や倫理上などの観点から統一基準が必要と思われるテーマに絞って策定されているのに対して、NCCNのガイドラインは、診療上のあらゆる過程(スクリーニング、診断、手術、術後補助療法、経過観察、再発の治療、緩和ケアなど)を網羅的にカバーしている。(表2) その背景には、日進月歩の医学の進歩に呼応して、最新のエビデンスをいち早くガイドラインに取り込み、一般臨床家や患者に浸透させるという狙いがある。さらに、マネージドケア下における保険会社の支払いに結び付けたいとの思惑もある。そこで、1年に1回の改訂を原則とし、冊子ばかりでなく、CD-ROMやインターネットを介して、短期間に広く流布させる工夫が行われている。5)
表2-1:NCCN Guideline Program (1)
- Responsible for deriving clinical practice guidelines
- 104 specific management pathways
- 41Panels consisting of over 600 multidisciplinary cancer specialists
- Current guidelines cover 95% of all cancers
表2-2:NCCN Guideline Program (2)
- Supportive Care guidelines
- Anti-Emetics
- Fever & Neutropenia
- Psychosocial Distress
- Pain
- Fatigue
- Nutrition
- End-of-life
- Communication
- Screening & Management of Suspicious Lesions
- Breast
- Colon
- Prostate
- Genetic breast/ovary cancer
ガイドライン策定のプロセス
質の高いエビデンスに基づく策定を原則としているが、診療行為のすべてにおいて高いエビデンスが存在するわけではない。そこで、コアメンバーが、ASCO 総会、St.GallenやNIHコンセンサスカンファレンスなどの最新情報を元に、ガイドラインの原案を策定する。 このドラフト追加修正は19のがんセンターのメンバーにより行われるが、常に多忙なため、電子メールあるいはFAXなどで行われる。次に、コンセンサスが必要なトピックスを抽出し、専門家によるコンセンサス会議を開催する。 コンセンサスのレベルは以下のように定められている。すなわち、category I:レベルIのエビデンスがあり、専門家の意見は全員一致している。category?a:エビデンスのレベルはやや劣るものの、専門家の意見は全員一致している。category?b:専門家の一部に異論があるものの、おおむね一致している。category?:専門家がほとんど反対している。これらの基準を元に、category?b以上のものがガイドラインの中に組み込まれている。
NCCNガイドラインの概要
NCCNガイドラインは表2のように、診断、初期治療、緩和ケアに至るまで幅広い領域をカバーし、100以上のpathwayがある。これらは、600名以上の専門家が40を超えるコンセンサスパネルを経て策定している。現在がん診療の95%を網羅しているとのことである。 もう1つのASCOのガイドラインとの違いは、図2のように、文書形式ではなく、フローチャート形式にまとめられている点である。したがって、一般臨床家や患者(わかりやすい表現を用いた患者版が別にある)にとって理解しやすいものとなっている。
図2:Stage I,II 早期乳がん患者に対する術前検査および 初期治療に関するガイドライン

NCCNのガイドラインの実際
Nここで、乳がん領域のガイドラインの一部を紹介する。図3は、stage?の術後補助療法の適応に関する部分である。患者の情報をフローチャートに従って当てはめていくと、適応すべき薬剤などの治療法に辿り着く。補助化学療法に関して言えば、脚注にあるように、複数の選択肢が存在する。これらのどれを選ぶかは、おのおの医師の裁量権に委ねられている。 すなわち、NCCNのガイドラインの根底には、標準から大きく外れる非常識な治療を排除することに主眼がおかれている。なお、脚注には、その時点で問題となっている点が簡潔明瞭にまとめられており、注意深く目を通すことが肝要である。 ちなみに、センチネルリンパ節生検に関する解説部分を図4に示す。このように、いまだ臨床試験における成績が出ていないものの、実臨床で行われている医療行為に対して、その時点での専門家によるコンセンサスを明確に伝えている。
図3:Stage I, II 早期乳がん患者に対する 術後内分泌療法に関するガイドライン
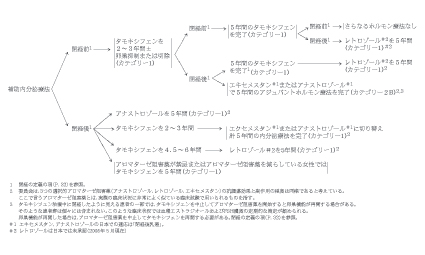
図4:Breast Cancer(invasive)
In the absence of definitive data demonstrating superior survival from the performance of axillary lymph node dissection, patients who have particularly favorable tumors, patients for whom the selection of adjuvant systemic therapy is unlikely to be affected, for the elderly, or those with serious comorbid conditions, the performance of axillary lymph node dissection may be considered optional. The axillary dissection should be extended to include level III nodes only if there gross dissease apparent in the level or II nodes.
Sentinel lymph node biopsy may be considered an option(category 2B) if there is an experienced sentinel node team and the patient is an approprite sentinel lymph nodebiopsy candidate(See BINV-A).
図5:NCCN ガイドラインにおけるアウトカム分析の流れ
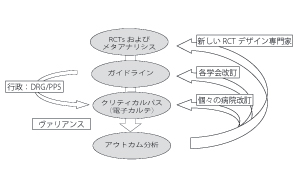
図6:EBMに基づくガイドラインの運用
NCCNガイドラインの評価
ガイドラインを評価する上で、一般に公開された後、それがどの程度遵守され、また従来の治療法からどの程度の行動変容があったかを調査することが大切である。NCCNでは、大規模なデータセンターを擁し、さまざまな解析を行っている。また、治療成績や医療費のデータから、対費用効果の分析なども行われている。(図5)これらの結果は、次のガイドラインの改訂に向けて重要な基礎資料となっている。
HMOなどの保険会社は、保険料を改定する上で注目している。
おわりに
まず、大規模臨床試験の結果を元に、ガイドラインが策定される。次に、各医療施設では、クリティカルパスという形でガイドラインが遂行される。そのバリアンスが収集解析され、次なる臨床試験の計画やガイドラインの改定に反映される。6)(図6)この循環経路を作ることが、わが国でも早急に求められている課題といえよう。
文献
- 中村清吾. 外科医とEBM:EBMに基づく外科診療の実際. 薬の知識 1999;50(1):12-4.
- 中村清吾. EBM(Evidence Based Medicine)と情報システム. 医療情報学 1999;19(2): 105-9.
- 中村清吾. 臨床医のためのEBM入門講座 文献検索について. MEDICAL QOL 1999:24-5.
- 中村清吾. 診療ガイドラインでさがす. EBMジャーナル 2000;1(2):46-9.
- 中村清吾. 乳癌ガイドライン. EBMジャーナル 2000;1(4):77-80.
- 中村清吾. EBM実践に役立つ病院情報システム. 医療情報学 2001;21(3):231-6. 科学評論社 血液・腫瘍科 第44巻 第5号 別冊 2002年 5月発行 より